Giải oan cho hormone Cortisol: Liệu nó có xấu như bạn nghĩ?
Được gọi bằng cái tên dân dã là “hormone căng thẳng”, cortisol đóng vai trò chính trong hầu hết quá trình sinh lý giúp cơ thể bạn hoạt động bình thường. Nhưng trong những năm gần đây, nó đã trở thành nạn nhân của chính sự nổi tiếng của mình khi mọi người đổ lỗi cho cortisol dẫn tới các loại bệnh như đau đầu, lo lắng, trầm cảm, kiệt sức, tăng cân…
Vậy sự thực thì như thế nào? Sau đây là những điều bạn cần biết về loại hormone quan trọng này và lý do nó không xấu xa như một số “chuyên gia” sức khỏe trên mạng xã hội muốn bạn nghĩ.
Cortisol là gì?
Cortisol là một loại hormone steroid được tạo ra ở vỏ tuyến thượng thận và sau đó được giải phóng vào máu, vận chuyển nó đi khắp cơ thể. Vì thế nói một cách công bằng thì chúng ta không thể sống thiếu cortisol.
Hầu như mọi tế bào đều chứa thụ thể cortisol. Do đó cortisol có nhiều tác dụng khác nhau tùy thuộc vào loại tế bào mà nó tác động. Những tác dụng này bao gồm:
+ kiểm soát lượng đường trong máu của cơ thể, từ đó điều chỉnh quá trình trao đổi chất
+ hoạt động như một chất chống viêm
+ ảnh hưởng đến quá trình hình thành trí nhớ
+ kiểm soát cân bằng muối và nước
+ ảnh hưởng đến huyết áp và hỗ trợ sự phát triển của thai nhi

Hình ảnh được đăng tải bởi Bruno Nascimento trên Unsplash
Đây đều là những tác dụng lành mạnh, tích cực của cortisol mà ít ai biết. Bởi cortisol được biết đến nhiều nhất trong vai trò giúp cơ thể phản ứng với các mối đe dọa được nhận thức, khiến nó được gọi là “hormone căng thẳng”.
Khi cơ thể nhận thức được mối đe dọa bên trong hoặc bên ngoài, hệ thần kinh giao cảm sẽ kích hoạt một chuỗi phản ứng hormone phức tạp. Một trong số đó là thúc đẩy tuyến thượng thận giải phóng cortisol, giúp cung cấp cho cơ thể năng lượng cần thiết để đối phó với căng thẳng và trở lại trạng thái cân bằng nội môi.
Cụ thể, trong tình huống căng thẳng cao độ, cơ thể bạn sẽ kích hoạt những thay đổi về mặt thể chất để giúp bạn đối phó với nguy hiểm, cho dù đó là chiến đấu hay bỏ chạy.
Đây là bản năng sinh tồn quan trọng của tổ tiên chúng ta khi đối mặt với những tình huống sống còn, chẳng hạn như đụng độ với một con vật nguy hiểm.
Nhịp tim và nhịp thở của bạn có thể tăng lên, và bạn bắt đầu đổ mồ hôi hoặc cảm thấy một luồng nhiệt chạy khắp cơ thể.
Khi não bạn cảm nhận được nguy hiểm hoặc một số tình huống căng thẳng khác, nó sẽ giao tiếp với các bộ phận khác trong cơ thể để giải phóng một loại hormone gọi là adrenaline. Đây là lúc những thay đổi về mặt thể chất của phản ứng chiến đấu hoặc bỏ chạy diễn ra.
Sau khi adrenaline được giải phóng, não của bạn sẽ kích hoạt trục HPA, cuối cùng dẫn đến giải phóng cortisol.
Mặc dù ở hiện tại, chúng ta hiếm khi trải qua những tình huống sống còn giống như tổ tiên nhưng cơ thể chúng ta vẫn phản ứng theo cách này với những tác nhân gây căng thẳng hàng ngày, ví dụ như bị mắc nợ hay cãi nhau với người yêu.
Khi căng thẳng ngắn hạn qua đi, mức cortisol sẽ giảm và cơ thể của bạn trở lại hoạt động bình thường.
Vậy cortisol trở nên tiêu cực khi nào?
Đó là khi bạn bị mất cân bằng hormone cortisol.
Nếu có quá nhiều hormone cortisol
Hormone cortisol khi ở mức cân bằng thì rất lành mạnh. Nhưng nếu cơ thể liên tục tiết ra quá nhiều cortisol lưu lại trong máu trong một thời gian dài thì có thể gây ra hội chứng Cushing với những triệu chứng:
+ Tăng cân
+ Huyết áp cao
+ Lượng đường trong máu cao
+ Mất cơ và yếu cơ
+ Sưng mặt
+ Trầm cảm
+ Da dễ bị bầm tím
+ Vết rạn da sâu, có màu tím
+ Khó suy nghĩ được rõ ràng
+ Giảm ham muốn tình dục

Hình ảnh được đăng tải bởi Yuris Alhumaydy trên Unsplash
Vậy nguyên nhân nào khiến hormone cortisol tăng cao?
Nó đến từ nhiều yếu tố khác nhau. Tiêu biểu nhất là do căng thẳng mãn tính. Trong một nghiên cứu nhỏ, các nhà nghiên cứu phát hiện ra những người tham gia từng trải qua đợt căng thẳng kéo dài có nồng độ cortisol cao hơn so với những người không bị.
Các khối u nội tiết, cũng như một số loại thuốc – chẳng hạn như thuốc dùng để điều trị hen suyễn mãn tính và viêm khớp dạng thấp – cũng có thể dẫn đến nồng độ cortisol cao.
Nếu có quá ít hormone cortisol
Khi bạn có quá ít hormone cortisol thì cũng đem lại những tác động tiêu cực cho sức khỏe, ví dụ như:
+ Mệt mỏi
+ Yếu cơ
+ Nôn mửa hoặc buồn nôn
+ Chán ăn và sụt cân
Vậy nguyên nhân nào khiến hormone cortisol giảm sút?
Đây thường là do bạn bị một rối loạn mang tên suy thượng thận. Suy thượng thận là khi tuyến thượng thận của bạn không sản xuất đủ một số loại hormone nhất định, bao gồm cả cortisol. Vì việc giải phóng cortisol phụ thuộc vào phản ứng dây chuyền dọc theo trục HPA, nên bất kỳ vấn đề nào trên đường đi đều có thể phá vỡ quá trình này.
Cortisol, căng thẳng kéo dài và hội chứng “Tuyến thượng thận mệt mỏi”
Các “chuyên gia” sức khỏe trên mạng khẳng định khi căng thẳng kéo dài, tuyến thượng thận có thể bị kiệt sức và không thể sản xuất cortisol, dẫn đến một loạt các triệu chứng như mệt mỏi dữ dội, đau đầu, đau cơ, rối loạn giấc ngủ, suy giảm trí nhớ…

Hình ảnh được đăng tải bởi Dmitry Schemelev trên Unsplash
Các triệu chứng đó thường được gọi là hội chứng “Tuyến thượng thận mệt mỏi” (adrenal fatigue). Nhưng một bài đánh giá tài liệu năm 2016 về các nghiên cứu cho thấy hội chứng này thực sự không tồn tại.
Anne Cappola, giáo sư về nội tiết, bệnh tiểu đường và chuyển hóa tại Trường Y khoa Đại học Pennsylvania, đã nói với National Geographic vào tháng 7 năm 2023 rằng:
“Thực sự nếu nói tuyến thượng thận của chúng ta bị kiệt sức đến mức không hoạt động thì là đang xúc phạm nó. Những tuyến này có rất nhiều sự dự phòng tích hợp. Bạn có hai tuyến thượng thận và để hoạt động, bạn chỉ cần dùng một tuyến”.
Dù chúng ta vẫn có những rối loạn nội tiết nghiêm trọng dẫn tới mất cân bằng hormone cortisol nhưng các nhà nghiên cứu cảnh báo bạn không nên cố gắng “cân bằng” hormone tại nhà hoặc tự dùng thực phẩm bổ sung – mà hầu hết đều chưa được chứng minh và không được kiểm soát – để ngăn ngừa tình trạng thiếu hụt hoặc dư thừa cortisol.
Thay vào đó, bạn nên để gặp bác sĩ để có những cuộc chẩn đoán, kiểm tra chính xác hơn. Các bác sĩ nội tiết có thể loại trừ các vấn đề về tuyến thượng thận và thường xác định nguyên nhân nằm ở các tình trạng khác, chẳng hạn như tiền mãn kinh và hội chứng buồng trứng đa nang (PCOS), vốn cũng có chung các triệu chứng với các vấn đề về tuyến thượng thận.
Điểm tuyệt vời của tuyến thượng thận là chúng có khả năng cung cấp cho bạn những gì bạn cần để tồn tại và chống chọi với căng thẳng.
Vậy căng thẳng rốt cuộc có tác động xấu đến tuyến thượng thận và cortisol không?
Như đã giải thích ở trên, căng thẳng không làm tuyến thượng thận bị kiệt sức hoặc làm cạn kiệt nguồn dự trữ cortisol của cơ thể. Nhưng tác động tiêu cực của nó là có thật và được hỗ trợ bởi một lượng lớn tài liệu nhằm nhấn mạnh mối liên hệ giữa mức độ căng thẳng cao và sức khỏe bị tổn hại.
Ví dụ, những người trải qua thời thơ ấu căng thẳng và tệ hại dễ mắc nhiều tình trạng sức khỏe khác nhau, từ rối loạn tâm trạng đến béo phì và đột quỵ. Căng thẳng có thể gây ra hoặc làm trầm trọng thêm một loạt các tình trạng khác, gây tổn hại đến nhiều hệ thống cơ thể và khiến một nhóm các nhà nghiên cứu viết vào năm 2017 rằng “cộng đồng y tế cần đánh giá cao hơn về vai trò quan trọng của căng thẳng trong nhiều bệnh khác nhau”.
Vì vậy, nếu bạn muốn kiểm soát mức độ căng thẳng thì nên tập trung thay đổi lối sống bằng cách tập thể dục thường xuyên, có chế độ ăn uống lành mạnh, thực hành thiền hoặc chánh niệm và ngủ đủ giấc. Đây là những yếu tố có thể điều trị hoặc thậm chí ngăn ngừa nhiều tình trạng mà một số người có thể nhầm là do vấn đề sản xuất cortisol.

Hình ảnh được đăng tải bởi JD Mason trên Unsplash
Tóm lại là
Cortisol, được gọi là hormone căng thẳng, đóng vai trò quan trọng trong nhiều chức năng khác nhau trên khắp cơ thể chứ không tiêu cực như những thông tin trên mạng tuyên truyền.
Ngoài phản ứng với căng thẳng, cortisol có tác dụng tích cực tới khả năng miễn dịch, quá trình trao đổi chất và điều hòa lượng đường trong máu cũng như huyết áp.
Mức cortisol lành mạnh rất quan trọng, nhưng mức độ quá cao hoặc quá thấp có thể gây hại cho sức khỏe của bạn theo thời gian. Nếu bạn đang gặp các triệu chứng của mức cortisol không lành mạnh, hãy đến gặp bác sĩ để làm kiểm tra xem có đúng là do cortisol không.
Cuối cùng, để giữ mức cortisol lành mạnh, bạn nên duy trì lối sống lành mạnh bằng cách tập thể dục thường xuyên, ăn uống đủ chất, thực hành thiền, chánh niệm và ngủ đủ giấc.
Nguồn thông tin:
What is cortisol—and should you actually be worried about it? (nationalgeographic.com)
Cortisol: What It Is and Effects on the Body (zoe.com)
Cortisol | You and Your Hormones from the Society for Endocrinology
Thông tin thêm
Để đánh giá cortisol cao vượt ngưỡng (mọi người lưu ý không tự sử dụng uống hay test mà cần sự thăm khám và hỗ trợ từ bác sĩ):
*Thông tin được cập nhật 01/2024
Cortisol trong máu:
Buổi sáng (8-10 giờ):
Nam và Nữ: 5-23 mcg/dL (138-635 nmol/L)
Buổi chiều (4-6 giờ):
Nam và Nữ: 3-13 mcg/dL (83-359 nmol/L)
Nồng độ vượt quá các giá trị này có thể được coi là cao.
Cortisol trong nước bọt:
Buổi sáng (lúc thức dậy):
Nam và Nữ: 0.094-1.551 mcg/dL (2.6-42.8 nmol/L)
Buổi tối (trước khi đi ngủ):
Nam và Nữ: <0.359 mcg/dL (<9.9 nmol/L)
Cortisol trong nước tiểu 24 giờ:
Nam: 3.5-45 mcg/24 giờ (9.66-124.2 nmol/24 giờ)
Nữ: 4.0-50 mcg/24 giờ (11.04-138 nmol/24 giờ)
Xét nghiệm ức chế dexamethasone:
Sau khi uống dexamethasone, nồng độ cortisol buổi sáng nên giảm xuống dưới 1.8 mcg/dL (50 nmol/L). Nếu cao hơn, có thể chỉ ra tình trạng tiết cortisol bất thường.
Nhịp điệu cortisol ngày đêm:
Cortisol thường cao nhất vào buổi sáng và thấp nhất vào nửa đêm. Mất nhịp điệu này có thể là dấu hiệu của rối loạn tiết cortisol.

Hình ảnh được đăng tải bởi Ella Olsson trên Unsplash
Tổng hợp các nghiên cứu về tác động của cortisol lên sinh lý nữ:
Chu kỳ kinh nguyệt:
Nghiên cứu của Kalantaridou et al. (2004) trên Annals of the New York Academy of Sciences chỉ ra rằng cortisol cao có thể ức chế sự tiết GnRH, dẫn đến rối loạn kinh nguyệt.
Nepomnaschy et al. (2004) trên Human Reproduction phát hiện rằng nồng độ cortisol cao liên quan đến tăng nguy cơ sảy thai sớm.
Khả năng sinh sản:
Nghiên cứu của Lynch et al. (2014) trên Fertility and Sterility cho thấy nồng độ cortisol cao trong nang noãn có liên quan đến giảm khả năng thụ thai.
Massey et al. (2016) trên Psychoneuroendocrinology phát hiện rằng stress mãn tính và cortisol cao có thể làm giảm khả năng sinh sản ở phụ nữ.
Mật độ xương:
Theo nghiên cứu của Raff et al. (1999) trên Journal of Clinical Endocrinology & Metabolism, cortisol cao kéo dài có thể làm giảm mật độ xương ở phụ nữ.
Cân nặng và phân bố mỡ:
Epel et al. (2000) trên Psychosomatic Medicine chỉ ra rằng phụ nữ có phản ứng cortisol cao với stress có xu hướng tích tụ mỡ ở vùng bụng nhiều hơn.
Ham muốn tình dục:
Nghiên cứu của Hamilton et al. (2008) trên Psychoneuroendocrinology cho thấy nồng độ cortisol cao có liên quan đến giảm ham muốn tình dục ở phụ nữ.
Thai kỳ:
Davis et al. (2011) trên Journal of Child Psychology and Psychiatry phát hiện rằng nồng độ cortisol cao ở mẹ trong thai kỳ có thể ảnh hưởng đến sự phát triển não bộ của thai nhi.
Danh mục khám phá
Chuyện nhỏ to về BABY OIL: Từ da đến “cô bé”, “hoa cúc” và hơn thế nữa!
Hôm nay, hãy cùng SEBT đi sâu hơn vào thế giới của baby oil và khám phá những tác động của nó không chỉ trên da mà còn đến cả những vùng nhạy cảm nhất của cơ thể. Từ đó, bạn sẽ biết cách dùng đúng khi muốn đưa baby oil vào trong cuộc làm tình.
Baby oil: Người bạn đang được bàn luận nhiều nhất vào nửa cuối năm 2024 với nhiều bí mật
Baby oil, nghe tên thôi đã thấy dễ thương và an toàn rồi phải không? Nhưng bạn đừng vội, hãy cùng tìm hiểu xem nó được làm từ gì nhé:
1. Dầu khoáng: Chiếm đến 98 – 99%.
2. Vitamin E: hàm lượng xíu xiu để bảo vệ da.
3. Hương liệu: tạo mùi thơm dễ chịu.
Nghe có vẻ đơn giản nhưng mỗi thành phần đều có vai trò riêng. Dầu khoáng tạo lớp màng bảo vệ, vitamin E chống oxy hóa, còn hương liệu thì… để cho thơm thôi!

Hình ảnh từ Medical News Today
Tại sao là có những người “mê mẩn” baby oil trong chuyện yêu?
1. Mượt mà như lụa, trơn tuột như chuối?!
Nhiều người khen baby oil có độ trơn “đỉnh của chóp”. Bôi vào là cảm giác mượt mà, trơn tuột như đang vuốt ve tấm lụa vậy.
2. Giá “hạt dẻ”, hiệu quả cao
So với các loại gel bôi trơn chuyên dụng, baby oil có giá “hạt dẻ” hơn hẳn. Một chai to đùng mà dùng được cả tháng, quá là kinh tế phải không nào? Mà khổ nỗi, rẻ quá hóa đắt, vì những tác hại về sau thì mời bạn đọc thật kỹ từ phần tiếp theo trở đi để hiểu tại sao ta nên cân nhắc khi sử dụng.
3. Dễ kiếm, không ngại ngùng
Bạn có thể mua baby oil ở bất kỳ đâu: siêu thị, cửa hàng tiện lợi, thậm chí cả hiệu thuốc. Không cần phải ngại ngùng, đỏ mặt như khi mua các sản phẩm “yêu” khác. Tiện thật nhưng lại không an toàn.
4. Đa năng “2 trong 1”
Nhiều cặp đôi thích dùng baby oil vì tính đa năng của nó. Vừa có thể dùng để massage, vừa có thể “chuyển mục đích sử dụng” nhanh chóng. Từ ngoài vào trong, từ trên xuống dưới, quả là tiện lợi! Nhưng mà này, đừng quên “thay đầu xe” khi chuyển làn đường nhé, kẻo “tai nạn” đấy!
5. Hiệu ứng “ánh nước”
Nếu bạn từng xem các bộ phim “người lớn”, hẳn bạn đã thấy các diễn viên thường có làn da bóng loáng, như vừa tắm xong. Đó chính là nhờ baby oil! Nhiều cặp đôi muốn tái hiện cảnh đó ở nhà, nên họ chọn em này làm “trợ thủ đắc lực”.
Tuy với những lý do trên khiến baby oil được nhiều người mê mẩn nhưng bạn đừng dừng lại ở đây mà hãy đọc hết phần còn lại của bài viết để hiểu rõ những ảnh hưởng không ngờ đến sức khỏe vùng kín và cơ thể do baby oil gây ra, từ đó bạn có thể đưa ra lựa chọn phù hợp khi “yêu”.
Khi baby oil “đi dạo” trên da
Nhiều bạn thắc mắc: “Em bôi baby oil lên da rồi, bao lâu thì nó bay hơi hết?”
SEBT trả lời: Em nó không “bay” đâu mà “ở lại” đấy! Bởi thời gian lưu trữ trên da phụ thuộc vào nhiều yếu tố:
1. Bạn bôi nhiều hay ít?
2. Da bạn thuộc team khô, dầu hay hỗn hợp?
3. Thời tiết thế nào? Nóng hay lạnh, ẩm?
4. Bạn có vận động nhiều không?
Trung bình thì:
– Trên da thường: 4 – 6 giờ.
– Da khô: Có khi đến 8 – 12 giờ.
– Da dầu: Chỉ khoảng 2 – 4 giờ.
Nhưng đừng nghĩ nó ở lại lâu là tốt nhé! Có khi còn gây bít lỗ chân lông và viêm nang lông.

Hình ảnh từ Coconu
Khi baby oil “ghé thăm” vùng kín
Nhiều bạn tò mò: “Em nghe nói dùng baby oil ‘bôi trơn’ khi ‘yêu’ sẽ êm ái hơn, có đúng không?”
SEBT trả lời: Không không, baby oil không phải là “anh hùng cứu tinh” trong chuyện “yêu” đâu vì những tác động của nó:
1. Thời gian lưu lại trên niêm mạc vùng kín:
– Ở âm đạo: Khoảng 2 – 4 giờ.
– Ở trực tràng: 4 – 6 giờ.
Nhưng nó có thể “trốn” trong các nếp gấp và ở lại đến cả ngày.
2. Tác động đến môi trường pH:
– pH bình thường của “cô bé”: 3.8 – 4.5.
– Baby oil làm tăng pH lên 6.5 – 7.5.
Tưởng không sao nhưng lại sao không tưởng! Nó làm mất cân bằng hệ vi khuẩn “có lợi” trong âm đạo.
3. Gây nhiễm trùng và nấm:
– Phá vỡ hàng rào bảo vệ tự nhiên.
– Tạo môi trường cho vi khuẩn xấu phát triển.
– Ức chế hệ miễn dịch tại chỗ.
Khi lỡ “yêu” quá đà với baby oil
Nếu bạn nghĩ rằng chỉ dùng baby oil một vài lần sẽ không sao thì sai lầm to. Thực tế là sử dụng baby oil nhiều và lâu dài có thể gây ra những hậu quả nghiêm trọng.
1. Tác động lên âm đạo:
a) Rối loạn hệ vi sinh vật:
– Các em Lactobacillus (vi khuẩn có lợi) bị giảm số lượng.
– Vi khuẩn gây bệnh như Gardnerella vaginalis lại phát triển mạnh.
– Kết quả: Viêm âm đạo, mùi khó chịu, ngứa ngáy.
b) Tăng nguy cơ nhiễm trùng:
– Âm đạo trở nên dễ bị tổn thương hơn.
– Các bệnh lây qua đường tình dục có cơ hội “đột nhập” dễ dàng hơn.
– Nguy cơ viêm vùng chậu tăng cao.
c) Khô rát và đau đớn:
– Baby oil làm giảm khả năng tiết dịch tự nhiên của âm đạo.
– Gây cảm giác khô rát, đau đớn khi “yêu”.
– Có thể dẫn đến chứng co thắt âm đạo (vaginismus).
Hình ảnh từ Hypebae
2. Tác động lên trực tràng:
a) Viêm nhiễm và kích ứng:
– Niêm mạc trực tràng bị tổn thương, dễ bị viêm.
– Có thể xuất hiện các vết nứt, chảy máu.
b) Rối loạn đại tiện:
– Giảm phản xạ đi ngoài tự nhiên.
– Có thể gây táo bón hoặc són phân.
c) Tăng nguy cơ nhiễm trùng:
– Vi khuẩn có hại như E. coli dễ xâm nhập.
– Nguy cơ viêm đại tràng tăng cao.
3. Viêm nấm ở trực tràng – Kẻ thù thầm lặng:
Ôi, nghe có vẻ lạ nhỉ? Nhưng đây là trường hợp rất phổ biến ở những người “tương tác sinh học” cửa sau! Viêm nấm ở trực tràng càng không phải chuyện đùa.
a) Nguyên nhân:
– Baby oil tạo môi trường ẩm ướt, thuận lợi cho nấm phát triển.
– Nấm Candida (thường gây viêm âm đạo) có thể di chuyển đến trực tràng.
b) Triệu chứng:
– Ngứa ngáy, rát bỏng vùng hậu môn.
– Đau khi đi đại tiện.
– Có thể thấy những mảng trắng quanh hậu môn.
c) Hậu quả lâu dài:
– Viêm nấm tái phát nhiều lần.
– Có thể lan rộng đến các cơ quan lân cận.
– Ảnh hưởng đến chất lượng cuộc sống, làm chúng ta rất mất tự tin.
Làm sao để “dọn dẹp” sau khi dùng baby oil?
Nếu bạn lỡ dùng rồi thì sao? Đừng lo lắng, hãy làm theo các bước sau:

Hình ảnh từ healthline
1. Vùng kín:
– Dùng nước ấm và sản phẩm vệ sinh chuyên biệt dành cho âm đạo với pH cân bằng.
– Rửa từ trước ra sau (tránh vi khuẩn từ hậu môn di chuyển lên).
– Lau khô nhẹ nhàng, không chà xát mạnh.
2. Vùng hậu môn:
– Vệ sinh bằng nước ấm theo dạng bơm rửa.
– Dùng vòi xịt nước nếu có.
– Lau khô cẩn thận, nhất là ở các nếp gấp.
Nhớ là phải kiên nhẫn và nhẹ nhàng nhé!
Giải pháp thay thế an toàn cho baby oil
Thay vì dùng baby oil, bạn có thể thử:
1. Chất bôi trơn gốc nước: An toàn cho cả “cô bé” và bao cao su.
2. Gel bôi trơn silicone: Lưu lại lâu hơn, ít gây kích ứng.
3. Dầu dừa nguyên chất: Có tính kháng khuẩn tự nhiên.
4. Chất bôi trơn có chứa hyaluronic acid: Dưỡng ẩm tốt cho niêm mạc.
Lưu ý: Luôn kiểm tra kỹ thành phần và thử trên một vùng da nhỏ trước khi sử dụng nhé!
Những dấu hiệu cần đi khám ngay
Nếu bạn đã lỡ dùng baby oil và gặp các triệu chứng sau thì hãy đi khám ngay:
1. Ngứa ngáy, rát bỏng kéo dài ở vùng kín hoặc hậu môn.
2. Tiết dịch bất thường hoặc có mùi khó chịu.
3. Đau khi quan hệ tình dục hoặc khi đi vệ sinh.
4. Xuất hiện các nốt đỏ, mụn nước hoặc vết loét.
5. Sốt, ớn lạnh kèm theo các triệu chứng trên.
Yêu thương cơ thể đúng cách
Baby oil là sản phẩm tuyệt vời để chăm sóc da, nhưng không phải là lựa chọn an toàn cho vùng kín. Bạn cần nhớ cơ thể mỗi người là độc nhất, vì vậy hãy lắng nghe cơ thể mình và tìm hiểu kỹ trước khi sử dụng bất kỳ sản phẩm nào.
Chăm sóc vùng kín cũng quan trọng như chăm sóc bất kỳ bộ phận nào khác trên cơ thể. Hãy yêu thương chúng đúng cách bằng việc:
1. Giữ vệ sinh sạch sẽ nhưng không quá mức.
2. Sử dụng các sản phẩm phù hợp và an toàn.
3. Lắng nghe cơ thể và đi khám định kỳ.
4. Trao đổi cởi mở với bạn đời về sức khỏe tình dục.
5. Trang bị kiến thức đầy đủ.
Bạn nhớ nhé, “yêu” là chuyện hai người, vì vậy việc chăm sóc sức khỏe vùng kín cũng nên là trách nhiệm chung. Đừng ngại chia sẻ bài viết này với người mình thương nhé!

Tránh thai sau khi phá thai: Cần lưu ý điều gì để bảo vệ sức khỏe?
Có 2 loại phá thai mà bạn cần biết:
1. Phá thai bằng phẫu thuật (hay còn gọi chấm dứt thai kỳ bằng phẫu thuật) là hành động cố ý chấm dứt thai kỳ bằng thủ thuật phẫu thuật do bác sĩ thực hiện.
2. Phá thai bằng thuốc (hay còn gọi chấm dứt thai kỳ bằng thuốc) là hành động cố ý chấm dứt thai kỳ bằng các loại thuốc cụ thể cần được bác sĩ kê đơn.
Sau khi phá thai thì bao lâu bạn có thể mang thai?
Dù bạn phá thai bằng phẫu thuật hay bằng thuốc, bạn đều có thể rụng trứng ngay sau khi phá thai. Và điều này có thể xảy ra ngay trước khi kinh nguyệt của bạn trở lại.

Hình ảnh được đăng tải bởi Julia Caesar trên Unsplash
Do đó, điều quan trọng là bạn phải bắt đầu sử dụng biện pháp tránh thai ngay lập tức nếu có phát sinh quan hệ và muốn tránh thai ngoài ý muốn.
Sau khi phá thai thì bao lâu bạn có thể quan hệ được?
Bạn có thể quan hệ tình dục qua đường âm đạo sau 2 tuần hoặc vài ngày sau khi hết chảy máu.
Bác sĩ cũng có thể khuyên bạn tránh bơi lội hoặc tắm bồn, và sử dụng tampon hoặc cốc nguyệt san trong 2 tuần hoặc vài ngày sau khi hết chảy máu.
Bạn có thể sử dụng biện pháp tránh thai nào sau khi phá thai?
Bạn hãy hỏi ý kiến bác sĩ về những biện pháp bạn có thể lựa chọn cũng như biện pháp nào phù hợp với thể trạng của bạn nhất.

Hình ảnh được đăng tải bởi charlesdeluvio trên Unsplash
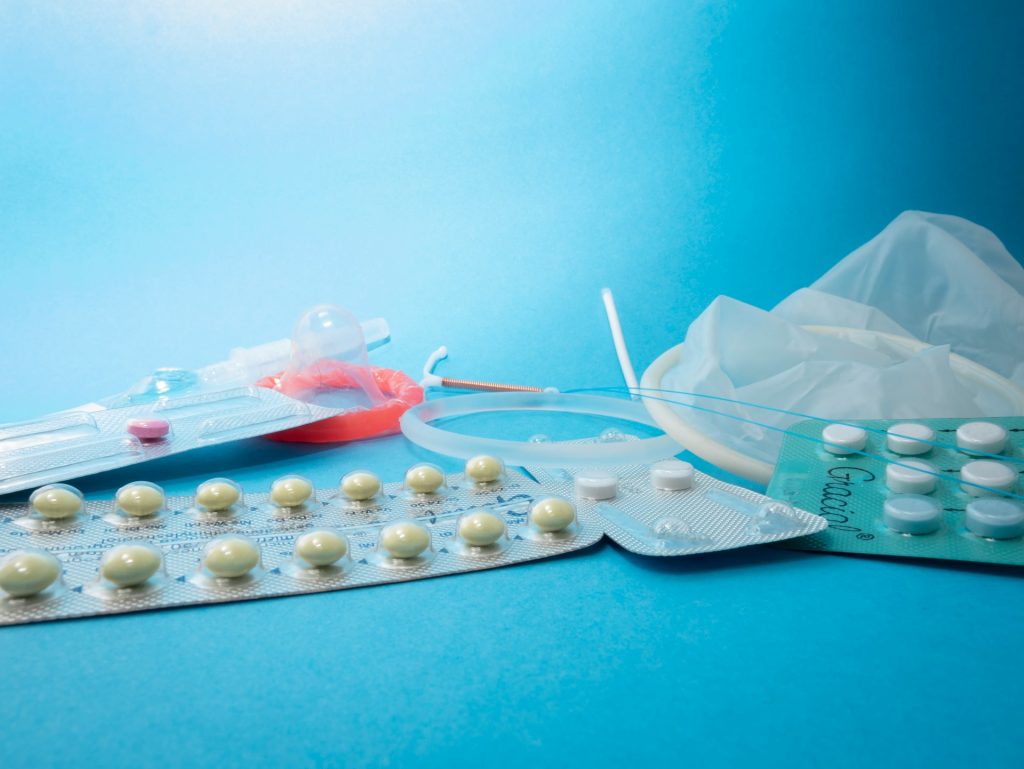
Nhìn chung các biện pháp tránh thai bao gồm loại tác dụng ngắn, tác dụng dài hoặc vĩnh viễn:
Nhóm các biện pháp tránh thai có tác dụng ngắn bao gồm: bao cao su (phải được dùng mỗi khi quan hệ) hoặc thuốc tránh thai hàng ngày (phải uống mỗi ngày).
Nhóm các biện pháp tránh thai có tác dụng dài, và nếu ngừng thì mang thai lại được mà không cần thực hiện thêm bất kỳ hành động nào khác. Chúng bao gồm que cấy tránh thai, thuốc tiêm tránh thai và vòng tránh thai (nội tiết hoặc bằng đồng).
Nhóm các biện pháp tránh thai vĩnh viễn, khó có thể mang thai lại, bao gồm triệt sản nữ và thắt ống dẫn tinh nam.
Biện pháp tránh thai sẽ có hiệu quả sau khi phá thai bao lâu?
Điều này tùy thuộc vào loại biện pháp tránh thai bạn chọn và loại phá thai bạn đã thực hiện.
Biện pháp tránh thai sau khi phá thai bằng phẫu thuật
Các loại que cấy, thuốc tiêm, vòng tránh thai và thuốc tránh thai nội tiết đều được coi là có hiệu quả ngay sau khi bạn phá thai bằng phẫu thuật.
Nếu bạn tiêm tránh thai hoặc bắt đầu dùng thuốc tránh thai sau hơn 5 ngày sau khi phá thai, bạn sẽ cần dùng thêm một biện pháp tránh thai khác trong một tuần. Bởi lúc này, thuốc tiêm và thuốc tránh thai chưa phát huy tác dụng bảo vệ. Còn nên dùng thêm biện pháp nào thì bạn hãy hỏi ý kiến bác sĩ nhé.

Hình ảnh được đăng tải bởi Reproductive Health Supplies Coalition trên Unsplash
Bạn có thể đặt vòng tránh thai ngay sau khi phá thai bằng phẫu thuật, bao gồm cả khi bạn đang được gây mê hoặc dùng thuốc an thần.
Ngoài ra, nghiên cứu cho thấy vẫn có nguy cơ vòng tránh thai bị đẩy ra (di chuyển ra khỏi vị trí hoặc rơi ra); và nguy cơ này tăng nhẹ khi được đặt ngay sau khi phá thai.
Biện pháp tránh thai sau khi phá thai bằng thuốc
Bạn có thể dùng hầu hết các biện pháp tránh thai bằng nội tiết tố (thuốc viên, thuốc tiêm hoặc que cấy) tại thời điểm phá thai bằng thuốc.
Thời điểm chính xác có thể thay đổi tùy theo loại biện pháp tránh thai. Để cho chắc chắn thì bạn nên nhờ bác sĩ tư vấn kỹ càng hơn nhé.
Ngoài ra, bạn có thể đặt vòng tránh thai ngay lập tức hoặc vài ngày sau khi phá thai bằng thuốc. Trong thời gian chờ đặt vòng, bạn cần sử dụng một biện pháp tránh thai khác nếu có phát sinh quan hệ và không muốn mang thai.
Cuối cùng, bài viết này chỉ mang tính chất tham khảo. SEBT khuyên bạn đọc để lấy kiến thức và thông tin, còn quan trọng nhất vẫn là gặp bác sĩ để được tư vấn biện pháp tránh thai phù hợp với sức khỏe của mình.
Nguồn thông tin từ: Contraception after an abortion – Better Health Channel

Tránh thai sau khi sinh: Biện pháp nào phù hợp với bạn?
Phụ nữ sau khi sinh có rất nhiều nỗi lo. Một trong số đó là cách phòng tránh thai với những thắc mắc như:
Sau sinh thì khi nào mình mới bắt đầu dùng biện pháp tránh thai?
Nếu đang cho con bú thì có nên dùng thuốc tránh thai không?
Cho con bú có tác dụng tránh thai không?
Vì vậy ở bài viết này, SEBT sẽ thông tin đến bạn mọi điều cần biết về phòng tránh thai sau khi sinh.
Sau sinh thì khi nào bạn mới bắt đầu dùng biện pháp tránh thai?
Nhìn chung, nữ giới có khả năng sinh sản khoảng 2 tuần trước kỳ kinh nguyệt. Kinh nguyệt của bạn sẽ trở lại bất kỳ lúc nào từ khoảng sáu tuần đến ba tháng sau khi sinh, tùy thuộc vào việc bạn chỉ cho con bú, cho con bú sữa công thức hay sử dụng cả hai biện pháp.

Hình ảnh được đăng tải bởi Alexander Grey trên Unsplash
Kinh nguyệt của bạn có thể không trở lại cho đến khi bạn giảm hoặc ngừng cho con bú. Tuy nhiên, bạn vẫn có thể có khả năng sinh sản mà không hề hay biết.
Nói tóm lại, nếu bạn muốn sử dụng biện pháp tránh thai thì nên bắt đầu từ khoảng 3 tuần sau khi sinh.
Cho con bú có tác dụng tránh thai không?
Cho con bú có thể được dùng như một hình thức tránh thai bằng cách trì hoãn việc kinh nguyệt trở lại. Tuy nhiên, nó chỉ có tác dụng nếu bạn cho con bú thường xuyên và đều đặn. Cụ thể, cho con bú như một biện pháp tránh thai chỉ có tác dụng nếu:
+ con bạn dưới 6 tháng tuổi.
+ kinh nguyệt của bạn chưa trở lại.
+ bạn cho con bú hoàn toàn theo nhu cầu, cả ngày lẫn đêm (tức là tối thiểu 6 lần bú kéo dài trong 24 giờ, không có khoảng cách giữa các lần bú quá 4 giờ).
Nếu con bạn đã ngừng bú hoàn toàn thì phương pháp này không còn hiệu quả nữa và bạn sẽ cần sử dụng một hình thức tránh thai khác.
Vậy đâu là biện pháp tránh thai an toàn nếu bạn đang cho con bú?
Câu trả lời là:
+ Thuốc tránh thai chỉ chứa progestin
+ Thuốc tiêm tránh thai (loại Depo-Provera® hoặc Depo-Ralovera®)
+ Que cấy tránh thai (Implanon NXT™)
+ Triệt sản vĩnh viễn (thắt ống dẫn trứng).
Nếu bạn cần sử dụng biện pháp tránh thai khẩn cấp thì loại an toàn để sử dụng là thuốc tránh thai khẩn cấp levonorgestrel.
Hình ảnh được đăng tải bởi Reproductive Health Supplies Coalition trên Unsplash
Biện pháp tránh thai không được khuyến khích nếu bạn đang cho con bú
1. Thuốc tránh thai loại kết hợp vì nó có thể làm giảm sản xuất sữa mẹ nếu bạn đang cho con bú dưới 6 tuần tuổi.
2. Thuốc tránh thai khẩn cấp loại ulipristal acetate (UPA) không được khuyến khích vì nó được bài tiết qua sữa mẹ và vẫn chưa biết là có tác động lên trẻ sơ sinh hay không. Nếu ai đã sử dụng thuốc này thì được khuyên là không nên cho con bú trong bảy ngày sau khi uống.
Làm thế nào để chọn được biện pháp tránh thai phù hợp với mình sau khi sinh?
Để chọn được biện pháp tránh thai nào phù hợp nhất với bạn sau khi sinh thì hãy hỏi bác sĩ về:
Hình ảnh được đăng tải bởi Bermix Studio trên Unsplash
+ Các biện pháp tránh thai nào phù hợp với tình hình hiện tại của bạn.
+ Cách thức hoạt động của chúng và hiệu quả của chúng như thế nào khi sử dụng (tức xác suất thất bại trong thực tế).
+ Các biện pháp nào phù hợp với cơ thể và lối sống của bạn (nếu bạn hay quên thì khó dùng thuốc tránh thai hàng ngày).
+ Bạn có thể bắt đầu sử dụng biện pháp tránh thai sớm nhất khi nào.
+ Bạn và bạn đời có thể chia sẻ trách nhiệm tránh thai như thế nào.
+ Các tác dụng phụ có thể xảy ra.
Đặc biệt, bạn hãy tìm hiểu về hiệu quả của từng biện pháp tránh thai nhé. Tuy không có biện pháp nào hiệu quả 100% nhưng sẽ có biện pháp mang hiệu quả cao hơn những biện pháp khác.
Cuối cùng, nếu bạn vẫn không biết lựa chọn như thế nào thì nên gặp bác sĩ để được tư vấn nhé.
Nguồn thông tin từ: Contraception after giving birth – Better Health Channel

Mọi điều bạn cần biết về Hội chứng tiền kinh nguyệt (PMS) và Rối loạn tâm lý tiền kinh nguyệt (PMDD)
Chắc hẳn với nhiều bạn gái, giai đoạn kinh khủng nhất mà họ phải chịu trong đời là những ngày trước kỳ kinh nguyệt. Họ phải chịu những thay đổi về mặt tâm sinh lý như bị chuột rút, đau ê ẩm bụng dưới, đau ngực hoặc tâm trạng trở nên cáu kỉnh gắt gỏng.
Có người trải qua những triệu chứng trên khá là nhẹ nhàng và bình thường. Nhưng cũng có người bị ảnh hưởng đáng kể đến cuộc sống hàng ngày, gây ra bao thiệt thòi, rắc rối không đáng có.
Vì vậy, ở bài viết này, SEBT sẽ đi sâu vào hai tình trạng liên quan đến các triệu chứng trên. Đó là Hội chứng tiền kinh nguyệt (PMS) và Rối loạn tâm lý tiền kinh nguyệt (PMDD.
Về Hội chứng tiền kinh nguyệt (PMS)
Hội chứng tiền kinh nguyệt (PMS) là gì?
Hội chứng tiền kinh nguyệt, thường được gọi là PMS, chỉ sự xuất hiện của các triệu chứng về thể chất và cảm xúc xảy ra trong những ngày hoặc tuần trước kỳ kinh nguyệt ở nữ giới.

Hình ảnh được đăng tải bởi Kinga Howard trên Unsplash
Các triệu chứng này thường bắt đầu sau khi rụng trứng (khoảng ngày 14 của chu kỳ 28 ngày) và biến mất khi bắt đầu có kinh.
PMS cực kỳ phổ biến. Ở Hoa Kỳ có đến 70% – 90% phụ nữ trong độ tuổi sinh sản có các triệu chứng khó chịu của PMS. Và 1/3 trong số này đủ tiêu chuẩn chẩn đoán PMS [1].
Các triệu chứng PMS phổ biến
Về thể chất:
+ Đầy hơi
+ Đau ngực
+ Đau đầu
+ Mệt mỏi
+ Mụn bùng phát
+ Thèm ăn
Về cảm xúc và hành vi:
+ Tâm trạng bị thay đổi (trở nên cáu gắt)
+ Căng thẳng
+ Lo lắng
+ Trầm cảm
+ Khó tập trung
+ Thay đổi thói quen ngủ (như khó ngủ hơn hoặc ngủ nhiều hơn)
Nhưng bạn cần lưu ý điều này: không phải bạn nữ nào cũng trải qua cùng một triệu chứng PMS hay cùng một mức độ PMS. Thậm chí PMS sẽ khác nhau giữa các chu kỳ ở cùng một bạn nữ.
Do đó, bạn đừng nên so sánh hay chế giễu khi thấy một bạn nữ khác đang trải qua PMS nặng nề trong khi mình thì bình thường nhẹ nhàng. Không phải người ta cố tình làm quá hay tỏ vẻ “bánh bèo” yếu ớt. Bạn trải qua triệu chứng PMS nhẹ nhàng không có nghĩa mọi cô gái đều như thế.
Nguyên nhân gây ra PMS là gì?
Dù PMS cực phổ biến nhưng cho tới nay, người ta vẫn chưa xác định rõ ràng nguyên nhân gây ra PMS. Tuy nhiên, các nhà nghiên cứu tin rằng nó liên quan đến những thay đổi về hormone xảy ra trong chu kỳ kinh nguyệt.
Sau đây là một số yếu tố có thể góp phần dẫn tới PMS:
Biến động hormone: Một giả thuyết được chấp nhận rộng rãi nhất là PMS có liên quan đến sự tăng giảm nồng độ estrogen và progesterone trong chu kỳ kinh nguyệt [2].

Hình ảnh được đăng tải bởi Nick Karvounis trên Unsplash
Mất cân bằng chất dẫn truyền thần kinh: Một số nghiên cứu cho thấy sự dao động của serotonin, một chất dẫn truyền thần kinh điều chỉnh tâm trạng, có thể góp phần dẫn tới các triệu chứng PMS [3].
Yếu tố di truyền: Có vẻ như có yếu tố di truyền trong câu chuyện PMS. Nếu bạn có chị em hoặc họ hàng gần là nữ mà người đó bị PMS thì khả năng cao bạn cũng sẽ bị PMS [4].
Yếu tố lối sống: Căng thẳng, không tập thể dục và chế độ ăn uống kém có thể làm trầm trọng thêm các triệu chứng PMS [5].
Cách kiểm soát PMS
Thực tế thì hiện chưa có cách chữa trị PMS phù hợp cho mọi cô gái. Nhưng nhiều bạn thấy dễ chịu hơn khi kết hợp thay đổi lối sống với điều trị về mặt y tế, cụ thể:
Thay đổi chế độ ăn uống: Giảm lượng muối, caffeine và rượu có thể giúp giảm chứng đầy hơi và thay đổi tâm trạng của PMS [6].
Tập thể dục: Hoạt động thể chất thường xuyên có thể giúp cải thiện tâm trạng và giảm đầy hơi [7].
Kiểm soát căng thẳng: Các kỹ thuật như yoga, thiền hoặc liệu pháp nhận thức hành vi có thể giúp kiểm soát các triệu chứng cảm xúc khó chịu trong PMS [8].

Hình ảnh được đăng tải bởi Avrielle Suleiman trên Unsplash
Thuốc: Thuốc giảm đau không kê đơn có thể giúp giảm các triệu chứng về thể chất (như đau cơ, đau bụng dưới); trong khi một số phụ nữ dùng thuốc tránh thai nội tiết tố để điều hòa chu kỳ của họ (nhưng phải do bác sĩ kê đơn) [9].
Vitamin: Một số nghiên cứu cho thấy bổ sung canxi, magnesium và vitamin B6 có thể giúp giảm các triệu chứng PMS [10].
Về Rối loạn tâm lý tiền kinh nguyệt (PMDD)
Rối loạn tâm lý tiền kinh nguyệt (PMDD) là gì?
Đây là chứng nặng hơn, nghiêm trọng hơn PMS. Nó biểu hiện qua các triệu chứng về thể chất và cảm xúc dữ dội hơn, ảnh hưởng rất nhiều đến cuộc sống hàng ngày.
Nếu ở Hoa Kỳ, 70% – 90% phụ nữ trong độ tuổi sinh sản có các triệu chứng khó chịu của PMS thì 3% – 8% trong số đó mắc PMDD [1].
PMDD được coi là một rối loạn tâm thần và được liệt kê trong Sổ tay chẩn đoán và thống kê các rối loạn tâm thần (DSM-5).
Các triệu chứng của PMDD
Các triệu chứng của PMDD tương tự như PMS nhưng nghiêm trọng hơn và chủ yếu liên quan đến tâm trạng. Để được chẩn đoán mắc PMDD, một bạn nữ phải trải qua ít nhất năm triệu chứng sau:
1. Thay đổi tâm trạng nghiêm trọng, thường kèm theo những cơn khóc
2. Trải qua những cơn giận dữ hoặc cáu kỉnh dữ dội
3. Bị trầm cảm hoặc thấy tuyệt vọng

Hình ảnh được đăng tải bởi Priscilla Du Preez 🇨🇦 trên Unsplash
4. Lo lắng hoặc căng thẳng nghiêm trọng
5. Mất hứng thú với các hoạt động thường ngày
6. Khó tập trung
7. Mệt mỏi hoặc năng lượng thấp
8. Thay đổi cảm giác thèm ăn, thường kèm theo những cơn thèm ăn cụ thể
9. Bị các vấn đề về giấc ngủ (ngủ quá nhiều hoặc quá ít)
10. Cảm thấy choáng ngợp hoặc mất kiểm soát
11. Gặp các triệu chứng về thể chất như đau ngực, đầy hơi hoặc đau đầu.
Những triệu chứng này phải xảy ra trong hầu hết các chu kỳ kinh nguyệt, bắt đầu khoảng một tuần trước khi hành kinh và cải thiện trong vòng vài ngày sau khi kỳ kinh bắt đầu. Quan trọng hơn là chúng phải ảnh hưởng rất nhiều đến công việc, trường học, hoạt động xã hội hoặc các mối quan hệ xung quanh [12].
Nếu không thì bạn mới ở triệu chứng PMS hoặc những vấn đề sức khỏe khác có cùng triệu chứng tương tự mà thôi.
Nguyên nhân gây ra PMDD là gì?
Giống như PMS, cho tới giờ người ta vẫn chưa biết chính xác nguyên nhân dẫn tới PMDD. Tuy nhiên, các nhà nghiên cứu tin rằng nó có thể liên quan đến:
Mức độ nhạy cảm hơn với những thay đổi về hormone: Những bạn nữ mắc PMDD có thể nhạy cảm hơn với những biến động hormone bình thường của chu kỳ kinh nguyệt [13].

Hình ảnh được đăng tải bởi Joice Kelly trên Unsplash
Yếu tố di truyền: Các nghiên cứu đã xác định được một thành phần di truyền tiềm ẩn đối với PMDD [14].
Mất cân bằng chất dẫn truyền thần kinh: Cũng giống như PMS, sự thay đổi nồng độ serotonin có thể góp phần dẫn tới PMDD [15].
Chẩn đoán PMDD
Việc chẩn đoán một người có đang mắc PMDD hay không lại chẳng phải chuyện dễ vì các triệu chứng của nó trùng lặp với những rối loạn tâm trạng khác như trầm cảm và lo âu.
Để được chẩn đoán, phụ nữ thường cần theo dõi các triệu chứng của mình trong ít nhất hai chu kỳ kinh nguyệt. Điều này giúp bác sĩ xác định bản chất chu kỳ của các triệu chứng, nhằm phân biệt PMDD với các rối loạn khác [16].
Các lựa chọn điều trị cho PMDD
Vì PMDD ảnh hưởng nhiều đến chất lượng cuộc sống nên những người mắc PMDD cần phải được điều trị. Các phương pháp sẽ bao gồm:
Thuốc chống trầm cảm: Thuốc ức chế tái hấp thu serotonin có chọn lọc (SSRI) thường là phương pháp điều trị đầu tay cho PMDD. Chúng có thể được dùng liên tục hoặc chỉ trong giai đoạn hoàng thể của chu kỳ kinh nguyệt (hai tuần trước khi hành kinh) [17].
Phương pháp điều trị bằng hormone: Một số phụ nữ thấy dễ chịu hơn khi dùng thuốc tránh thai nội tiết tố, đặc biệt là những loại thuốc ức chế rụng trứng (nhưng phải được bác sĩ kê đơn chứ không tự ý mua) [18].
Thay đổi lối sống: Cũng giống như PMS, việc thay đổi chế độ ăn uống, tập thể dục thường xuyên và tập quản lý căng thẳng (bằng yoga, thiền) có thể giúp kiểm soát các triệu chứng PMDD [19].

Hình ảnh được đăng tải bởi bruce mars trên Unsplash
Liệu pháp hành vi nhận thức (CBT): Hình thức liệu pháp tâm lý này có thể giúp phụ nữ phát triển các chiến lược đối phó để giải quyết các triệu chứng cảm xúc của PMDD [20].
Tác động của PMS và PMDD đến cuộc sống hàng ngày
Sau khi hiểu rõ PMS và PMDD thì điều quan trọng mà SEBT muốn bạn cần lưu ý là cả hai đều có thể gây tác động nhiều đến cuộc sống hàng ngày của phụ nữ. Tác động đó bao gồm hiệu suất công việc, các mối quan hệ và sức khỏe tổng thể.
Một nghiên cứu được công bố trên Archives of Internal Medicine cho thấy những phụ nữ mắc PMS báo cáo điểm chất lượng cuộc sống thấp hơn so với những phụ nữ không mắc PMS [21].
Đối với những phụ nữ mắc PMDD, tác động có thể còn nặng hơn. Các triệu chứng tâm trạng nghiêm trọng gây căng thẳng cho các mối quan hệ, ảnh hưởng đến công việc, học tập, thậm chí trong một số trường hợp còn dẫn đến ý định tự tử. Người ta ước tính những phụ nữ mắc PMDD có trung bình 3,8 ngày năng suất bị giảm trong mỗi chu kỳ kinh nguyệt [22].
Phá vỡ định kiến về PMS và PMDD
Mặc dù PMS và PMDD rất phổ biến, thậm chí dẫn tới những tác động nghiêm trọng nhưng chúng thường bị coi nhẹ hoặc bị chế giễu trong xã hội hiện nay. Không chỉ người khác giới mà ngay cả cùng là phụ nữ với nhau mà vẫn có trường hợp bạn nữ này thấy những bạn nữ khác “làm quá” chỉ vì mình chẳng có những triệu chứng PMS hoặc trải qua kỳ kinh rất nhẹ nhàng.
Điều này có thể khiến những bạn nữ đang chịu ảnh hưởng nặng nề từ PMS và PMDD cảm thấy họ đúng là đang “làm quá” hoặc chỉ nên im lặng chịu đựng. Chính điều này lại càng dẫn tới chứng PMS và PMDD trở nên trầm trọng hơn.
Do đó, điều SEBT mong mỏi là chúng ta cần có cái nhìn đúng đắn về PMS và PMDD; phá vỡ định kiến; xem những triệu chứng này là vấn đề sức khỏe cần được quan tâm và điều trị nghiêm túc.
Nguồn thông tin trong bài:
[1] Sanskriti Mishra et al. StatPearls Publishing; 2023 Jan. 2023 Feb 19. .Bookshelf ID: NBK532307PMID: 30335340
[2] Yonkers, K. A., O’Brien, P. M. S., & Eriksson, E. (2008). Premenstrual syndrome. The Lancet, 371(9619), 1200-1210.
[3] Rapkin, A. J., & Akopians, A. L. (2012). Pathophysiology of premenstrual syndrome and premenstrual dysphoric disorder. Menopause International, 18(2), 52-59
[4] Jahanfar, S., Lye, M. S., & Krishnarajah, I. S. (2011). The heritability of premenstrual syndrome. Twin Research and Human Genetics, 14(5), 433-436
[5] Bertone-Johnson, E. R., Hankinson, S. E., Willett, W. C., Johnson, S. R., & Manson, J. E. (2010). Adiposity and the development of premenstrual syndrome. Journal of Women’s Health, 19(11), 1955-1962
[6] Chocano-Bedoya, P. O., & Bertone-Johnson, E. R. (2013). Premenstrual syndrome. In Handbook of diet and nutrition in the menstrual cycle, periconception and fertility (pp. 245-259). Wageningen Academic Publishers.
[7] Daley, A. (2009). Exercise and premenstrual symptomatology: a comprehensive review. Journal of Women’s Health, 18(6), 895-899.
[8] Lustyk, M. K. B., Gerrish, W. G., Shaver, S., & Keys, S. L. (2009). Cognitive-behavioral therapy for premenstrual syndrome and premenstrual dysphoric disorder: a systematic review. Archives of Women’s Mental Health, 12(2), 85-96.
[9] Marjoribanks, J., Brown, J., O’Brien, P. M., & Wyatt, K. (2013). Selective serotonin reuptake inhibitors for premenstrual syndrome. Cochrane Database of Systematic Reviews, (6).
[10] Whelan, A. M., Jurgens, T. M., & Naylor, H. (2009). Herbs, vitamins and minerals in the treatment of premenstrual syndrome: a systematic review. Canadian Journal of Clinical Pharmacology, 16(3), e407-e429.
[11] Halbreich, U., Borenstein, J., Pearlstein, T., & Kahn, L. S. (2003). The prevalence, impairment, impact, and burden of premenstrual dysphoric disorder (PMS/PMDD). Psychoneuroendocrinology, 28, 1-23.
[12] American Psychiatric Association. (2013). Diagnostic and statistical manual of mental disorders (5th ed.). Arlington, VA: American Psychiatric Publishing.
[13] Hantsoo, L., & Epperson, C. N. (2015). Premenstrual dysphoric disorder: epidemiology and treatment. Current Psychiatry Reports, 17(11), 87.
[14] Dubey, N., Hoffman, J. F., Schuebel, K., Yuan, Q., Martinez, P. E., Nieman, L. K., … & Goldman, D. (2017). The ESC/E (Z) complex, an effector of response to ovarian steroids, manifests an intrinsic difference in cells from women with premenstrual dysphoric disorder. Molecular Psychiatry, 22(8), 1172-1184.
[15] Yonkers, K. A., & Simoni, M. K. (2018). Premenstrual disorders. American Journal of Obstetrics and Gynecology, 218(1), 68-74.
[16] Epperson, C. N., Steiner, M., Hartlage, S. A., Eriksson, E., Schmidt, P. J., Jones, I., & Yonkers, K. A. (2012). Premenstrual dysphoric disorder: evidence for a new category for DSM-5. American Journal of Psychiatry, 169(5), 465-475.
[17] Marjoribanks, J., Brown, J., O’Brien, P. M., & Wyatt, K. (2013). Selective serotonin reuptake inhibitors for premenstrual syndrome. Cochrane Database of Systematic Reviews, (6).
[18] Lopez, L. M., Kaptein, A. A., & Helmerhorst, F. M. (2012). Oral contraceptives containing drospirenone for premenstrual syndrome. Cochrane Database of Systematic Reviews, (2).
[19] Dante, G., & Facchinetti, F. (2011). Herbal treatments for alleviating premenstrual symptoms: a systematic review. Journal of Psychosomatic Obstetrics & Gynecology, 32(1), 42-51.
[20] Kleinstäuber, M., Witthöft, M., & Hiller, W. (2012). Cognitive-behavioral and pharmacological interventions for premenstrual syndrome or premenstrual dysphoric disorder: a meta-analysis. Journal of Clinical Psychology in Medical Settings, 19(3), 308-319.
[21] Dean, B. B., Borenstein, J. E., Knight, K., & Yonkers, K. (2006). Evaluating the criteria used for identification of PMS. Journal of Women’s Health, 15(5), 546-555.
[22] Heinemann, L. A., Minh, T. D., Filonenko, A., & Uhl-Hochgräber, K. (2010). Explorative evaluation of the impact of severe premenstrual disorders on work absenteeism and productivity. Women’s Health Issues, 20(1), 58-65.

Gel phụ khoa Nano Vrose: Tiêu diệt nấm, “rau mùi” với công nghệ Nano Bạc
Bị nấm, ngứa ngáy vùng kín hoặc bị “rau mùi” là nỗi lo của rất nhiều chị em ngày nay. Thật may là trên thị trường đã có những sản phẩm giúp giải quyết nỗi lo này, tiêu biểu như Gel phụ khoa Nano Vrose mà SEBT sẽ review trong bài viết dưới đây.
Về thành phần
Điểm nổi bật nhất ở Gel phụ khoa Nano Vrose là có nhiều thành phần giúp ích cho việc tiêu diệt nấm khuẩn có hại đồng thời giữ lại nấm khuẩn có lợi, đó là:
– Nano Bạc:
+ Kháng khuẩn, kháng nấm (Candida…), kháng virus hiệu quả, bảo vệ vùng kín khỏi sự tấn công của nấm khuẩn có hại, ngăn ngừa viêm nhiễm phụ khoa.
+ Khử mùi hôi, chấm dứt tình trạng “rau mùi”, giảm tình trạng ngứa ngáy vùng kín.
– Alpha-Glucan Oligosaccharide (Bioecolia)
+ Là một oligosaccharide thu được bằng cách tổng hợp enzyme từ đường tự nhiên (đường Sucrose và Maltose).
+ Là một prebiotic được công nhận có tác dụng bảo tồn hệ sinh thái cơ thể bằng cách duy trì sự cân bằng của hệ vi sinh vật.
+ Tạo thành chất nền ưu tiên cho việc nuôi dưỡng các vi sinh vật có lợi trong cơ thể, cân bằng hệ vi sinh của da.
+ Phục hồi làn da bị tổn thương, an toàn cho da nhạy cảm ngay cả với da em bé.
Như vậy, nếu Nano Bạc tiêu diệt nấm khuẩn có hại thì Bioecolia nuôi dưỡng vi khuẩn có lợi, từ đó cân bằng hệ vi sinh vật thường trú tại âm đạo, giúp “cô bé” luôn khỏe mạnh.

Ngoài ra, Gel phụ khoa Nano Vrose còn chứa nhiều thành phần lành tính khác như tinh dầu bạc hà, chiết xuất thảo dược (hồng hoa, hòe hoa, đương quy, trà xanh, kim ngân hoa), vitamin B3 và B5…
Đặc biệt nhất là tinh dầu tràm trà. Đây là một trong những tinh chất mà chị Trang Chuối – founder của SEBT thích nhất trong việc chăm sóc cơ thể. Bởi nó có đặc tính kháng khuẩn, kháng nấm, chống viêm mạnh mẽ, giúp giảm nguy cơ viêm nhiễm, nấm da hiệu quả.
Về công dụng
– Hỗ trợ làm sạch vùng kín, cân bằng pH âm đạo và hệ vi sinh vật vùng kín, góp phần giảm tình trạng ngứa ngáy, mùi hôi khó chịu ở vùng kín do viêm nhiễm phụ khoa.
– Hỗ trợ duy trì độ ẩm tự nhiên vùng kín, cho da vùng kín mềm mại hơn.
Về thương hiệu

Đối với những sản phẩm dùng cho vùng kín thì SEBT đặc biệt quan tâm đến xuất sứ, nguồn gốc để xem có đảm bảo an toàn hay không.
Gel phụ khoa Nano đến từ Vrose – một thương hiệu của Việt Nam, chuyên sản xuất và phân phối các sản phẩm chăm sóc vùng kín phụ nữ.
Tất cả sản phẩm của Vrose đều được thử nghiệm và cấp phép theo đúng quy định. Quy trình chế tạo sản phẩm nghiêm ngặt, bảo vệ sức khỏe người tiêu dùng.
Riêng với Gel phụ khoa Nano Vrose thì đã được Bộ Y Tế kiểm duyệt và cấp phép lưu hành. Nên các chị em yên tâm sử dụng nhé.
Về thiết kế và kết cấu sản phẩm
Sản phẩm được thiết kế theo dạng ống xi-lanh, được gói trong bao vô trùng, dễ dàng đưa vào “cô bé” rồi bơm gel, sau đó rút ống ra.

Thiết kế này giúp giữ vệ sinh trong quá trình sử dụng, không lo bị nhiễm khuẩn.
Nhưng khi nhìn kích thước ống xi-lanh, bạn sẽ thấy hơi to, sợ đưa vào bị đau. Lúc SEBT sử dụng thì xác nhận là không đau đâu nhé.
Dạng gel sánh, không gây cay rát vùng da “cô bé”, không kích ứng. Chất gel tạo cảm giác mát mẻ, làm sạch từ sâu bên trong, thẩm thấu nhanh gấp 4 lần so với dạng viên đặt.

Phù hợp với đối tượng
Với thành phần và công dụng như trên, SEBT nhận thấy Gel phụ khoa Nano Vrose cực kỳ phù hợp cho những bạn hay bị viêm nấm âm đạo mà cứ tái đi tái lại.
Khi gần đến kỳ kinh nguyệt mà bạn chớm thấy “cô bé” có dấu hiệu ngứa ngáy là nên dùng Gel phụ khoa Nano Vrose. Như vậy, bạn sẽ kịp thời ngăn chặn viêm nấm tiến triển, giúp môi trường “cô bé” sạch sẽ ngay lập tức.
Ngoài ra, vào những lúc bạn đi du lịch đến những nơi mà điều kiện ở đó không thể vệ sinh “cô bé” kỹ lưỡng thì Gel phụ khoa Nano Vrose sẽ là “cứu tinh” rất đắc lực giúp bạn làm sạch vùng kín, không lo nhiễm khuẩn.
Vì thành phần lành tính nên Gel phụ khoa Nano Vrose an toàn cho cả mẹ bầu, trước và sau khi sinh.
Tuy nhiên, sản phẩm chỉ dùng được cho những bạn đã quan hệ rồi (vì cơ chế sử dụng của Gel là đưa ống bơm vào bên trong âm đạo để làm sạch).
Một vài lưu ý khi sử dụng
Vì là sản phẩm dành cho vùng kín nên SEBT phải tìm hiểu kỹ về nguồn gốc, thành phần và hiệu quả sử dụng. Sau khi đọc thêm nhiều đánh giá tốt từ khách hàng trên các sàn, SEBT mới tin tưởng mua về trải nghiệm và nhận thấy Gel phụ khoa Nano Vrose làm rất tốt công dụng làm sạch, kháng khuẩn, khử mùi.

Nhưng vẫn có một vài lưu ý khi dùng như sau:
+ Gel phụ khoa Nano Vrose có cấp ẩm nhưng không phù hợp để quan hệ. Vì vậy, bạn nên dùng gel bôi trơn nếu “cô bé” có cơ địa không được nhiều nước.
+ Gel phụ khoa Nano Vrose không nuốt được nên cũng không được dùng ngay trước khi quan hệ. Bạn nên dùng sau khi quan hệ xong để vệ sinh sạch sẽ cho “cô bé”.
+ Hạn chế đi lại và làm việc nặng để tránh gel chảy ra ngoài sau khi dùng.
Tóm lại, có 6 lý do bạn nên sử dụng Gel phụ khoa Nano Vrose:
1. Sản phẩm làm từ thương hiệu chăm sóc vùng kín dành riêng cho phụ nữ Việt Nam với hiệu quả đã được kiểm chứng trên nhiều cơ địa.
2. Thành phần Nano bạc loại bỏ được 650 loại nấm khuẩn và ngăn tái phát cùng nhiều chiết xuất từ các loại thảo dược an toàn và hiệu quả.
3. Dạng gel giúp thẩm thấu nhanh gấp 4 lần dạng viên đặt thông thường.
4. Cấu tạo dạng ống xi-lanh dễ dàng sử dụng, không gây đau rát khi đưa vào.
5. Giá thành phải chăng, phù hợp với túi tiền.
6. Được khuyên dùng bởi bác sĩ sản phụ khoa Lê Thị Kim Dung – PGĐ Viện Sức Khỏe Sinh Sản. Bác sĩ đã chia sẻ tại chương trình “Sống Khỏe Mỗi Ngày” trên kênh VTC2.
SEBT chấm điểm: 4/5.